Nuovo studio punta a risolvere la questione della durata della doppia terapia antipiastrinica (DAPT) nei pazienti post-intervento coronarico percutaneo (PCI) a rischio sanguinamento
![]()
Denominato MASTER DAPT, è l’ultimo e più ampio studio clinico randomizzato mirato a risolvere la questione della durata della doppia terapia antipiastrinica (DAPT) nei pazienti post-intervento coronarico percutaneo (PCI) ad alto rischio di sanguinamento. I risultati, presentati all’ESC 2021 e pubblicati online contemporaneamente sul “New England Journal of Medicine”, indicano che 1 mese di DAPT è non inferiore a 3 mesi o più, riducendo anche il rischio di sanguinamento.
Nei pazienti ad alto rischio di sanguinamento (HBR) impiantati con uno stent a eluizione di sirolimus ricoperto di polimero bioriassorbibile, quelli randomizzati a interrompere il DAPT 1 mese post-PCI hanno avuto tassi approssimativamente simili di eventi clinici avversi netti (NACE) ed eventi cardiaci o cerebrovascolari avversi maggiori (MACCE) a quelli di pazienti randomizzati alla terapia standard (almeno 2 mesi di DAPT aggiuntiva), soddisfacendo la definizione dello studio per la non inferiorità.
Poiché entrambi questi criteri di non inferiorità sono stati soddisfatti, i ricercatori hanno preceduto con un’analisi del sanguinamento maggiore e non maggiore clinicamente rilevante. In questo caso, la strategia DAPT abbreviata si è dimostrata superiore all’approccio standard.
Analogie e differenze con studi precedenti
Altri due importanti studi, GLOBAL LEADERS e STOPDAPT2,hanno affrontato strategie di durata DAPT più breve. MASTER DAPT differisce in quanto ha specificamente arruolato pazienti HBR, tra cui più di un terzo che stavano assumendo un anticoagulante orale, ma senza limitare l’arruolamento in base alla presentazione ischemica.
Inoltre, i pazienti sono stati randomizzati soltanto se erano privi di eventi emorragici ischemici o attivi al momento dello screening, ovvero da 30 a 44 giorni dopo gli interventi di impianto dello stent.
«Questa è una popolazione altamente selezionata in cui il rischio di sanguinamento è alto» ha chiarito l’autore principale dello studio, Marco Valgimigli, della Fondazione Cardiocentro Ticino, dell’Università della Svizzera Italiana, a Lugano.
«Abbiamo già visto da studi precedenti che un paziente HBR non ottiene benefici ischemici da DAPT prolungata e ne deriva solo rischi di sanguinamento; tuttavia, ciò non è mai stato testato in modo prospettico. MASTER DAPT è il primo studio prospettico, che ha randomizzato i pazienti a interrompere o continuare la DAPT oltre 1 mese, in cui non abbiamo criteri di selezione basati sul rischio ischemico».
Il razionale e i metodi del MASTER DAPT
Valgimigli all’ESC 2021 ha esposto i risultati principali del MASTER DAPT. «Vari studi con 1 mese di DAPT dopo impianto di stent a eluizione di farmaco (DES) hanno suggerito che questo regime possa ridurre il sanguinamento senza compromettere la sicurezza» ha ribadito.
«Questi studi però non erano randomizzati non avevano selezionato pazienti HBR o includevano pazienti a basso rischio ischemico» ha proseguito Valgimigli. «Lo studio MASTER DAPT è stato condotto per valutare se un regime DAPT abbreviato rispetto a uno standard preservasse i NACE e i MACCE e mitigasse il rischio di sanguinamento in una più ampia popolazione inclusiva HBR sottoposta a PCI».
I pazienti sono stati reclutati in 140 centri di 30 diversi Paesi in Europa, Asia, Sud America e Australia, ha specificato Valgimigli. «È stato effettuato uno screening della popolazione, selezionando pazienti HBR, senza restrizioni basate sulla presentazione clinica o sulla complessità del PCI» ha aggiunto.
«Dopo 30 giorni dal PCI, considerando i pazienti liberi da eventi ischemici cardiaci e cerebrali e da sanguinamento attivo, i partecipanti sono stati randomizzati a una DAPT abbreviata o a una DAPT standard» ha affermato Valgimigli. Lo studio, ha riferito Valgimigli, aveva tre endpoint da valutare in ordine gerarchico:
- NACE: composito di morte per tutte le cause, IM, ictus e sanguinamento maggiore definito come BARC (Bleeding Academic Research Consortium) di tipo 3 o 5.
- MACCE: composito di morte per tutte le cause, IM e ictus.
- MCB (sanguinamento maggiore o non maggiore clinicamente rilevante): composito di BARC di tipo 2, 3 e 5.
DAPT abbreviata, non inferiorità per NACE e MACCE e superiorità per MCB
Nel complesso, MASTER DAPT ha randomizzato 4.434 pazienti alla terapia abbreviata o standard, quindi ha monitorato i risultati per 335 giorni. In tutto, il 7,5% dei pazienti nel gruppo terapia abbreviata e il 7,7% del gruppo terapia standard avevano un NACE (Fig. 1) e il 6,1% e il 5,9%, rispettivamente, avevano un MACCE, dati che soddisfacevano le definizioni di non inferiorità.
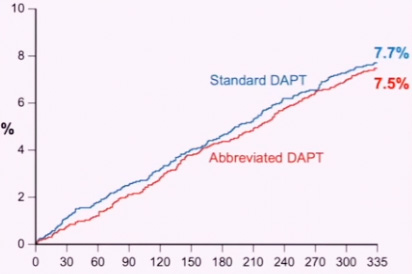
Fig. 1 – Studio MASTER DAPT. Non inferiorità della DAPT post-PCI abbreviata (1 mese) rispetto a quella standard (almeno altri 2 mesi) in termini di eventi clinici avversi netti (NACE).
L’MCB, che era il terzo esito primario classificato, si è verificato nel 6,5% dei pazienti in terapia abbreviata e nel 9,4% del gruppo in terapia standard, una differenza di 2,82 punti percentuali che soddisfaceva i criteri di superiorità (IC 95% da -4,40 a -1,24; P < 0,001). (Fig.2)
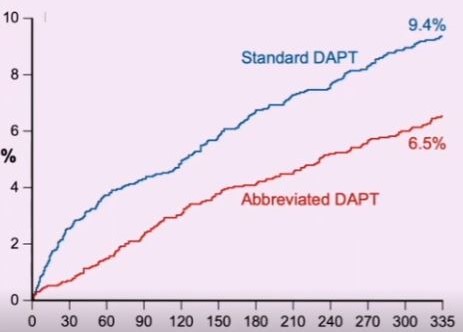
Fig. 2. Studio MASTER DAPT. Superiorità della DAPT post-PCI abbreviata rispetto a quella standard in termini di sanguinamenti maggiori o non maggiori clinicamente rilevanti (MCB).
La scelta della monoterapia e della durata della DAPT
Valgimigli ha chiarito che la monoterapia con clopidogrel – e non con aspirina o un agente più nuovo e potente – era l’antipiastrinico di scelta per la maggior parte dei medici dopo l’interruzione della DAPT. «I clinici stavano reclutando veri pazienti HBR in cui la somministrazione di un potente inibitore P2Y12, anche in monoterapia, probabilmente avrebbe posto problemi di sicurezza» ha detto.
Ulteriori analisi, ha annunciato, affronteranno se i risultati differivano con la scelta della terapia antipiastrinica, così come in base alla sindrome coronarica acuta (ACS) o alla presentazione della malattia coronarica (CAD) stabile, ed esamineranno anche i pazienti che stavano e non stavano assumendo anticoagulazione orale (OAC).
«Lo studio ha prespecificato due diverse durate DAPT nel gruppo di controllo per i pazienti con e senza OAC) un fatto molto importante» ha aggiunto Valgimigli. «Nei pazienti con OAC, il protocollo ha stabilito almeno altri 2 mesi di DAPT, mentre per pazienti senza OAC, ha specificato almeno altri 5 mesi di DAPT».
Effetti sulle attuali linee guida?
Le attuali linee guida forniscono un livello di evidenza C (opinione di esperti) per abbreviare la durata della DAPT nei pazienti HBR. È probabile che le prossime linee guida terranno conto di MASTER DAPT. Ciò perché questo studio si rivolge specificamente a persone a rischio considerevolmente elevato di sanguinamento e ha il maggior numero di pazienti anticoagulati orali, con un’indicazione formale per OAC.
Inoltre, MASTER DAPT non ha selezionato i pazienti in base all’anatomia coronarica. Quindi sono stati inclusi i pazienti con quelle anatomie coronariche più pericolose in cui il rischio di trombosi dello stent è molto preoccupante, così come quelli con sindromi coronariche acute, ovvero pazienti in cui ci si sentirebbe in difficoltà con 1 mese di DAPT e si tenderebbe a proseguire da 3 a 6 mesi, come specificano le linee guida attuali.
È ipotizzabile un cambiamento nel livello di evidenza [per i pazienti HBR] e dall’altro probabilmente una durata ancora più breve per le linee guida ACS, dove sono previsti da 3 a 6 mesi di DAPT, che potrebbero essere ridotti a 1 mese.
Il messaggio-chiave
«In pazienti HBR sottoposti a impianto di DES, l’interruzione della DAPT a una mediana di 34 giorni rispetto alla continuazione del trattamento per una mediana di 193 giorni post-PCI si è dimostrata non inferiore in termini di incidenza di eventi avversi clinici netti (NACE), non inferiore in termini di incidenza di eventi cardiaci o cerebrali maggiori (MACCE) e associato a una minore incidenza di sanguinamento maggiore o non maggiore clinicamente rilevante» ha riassunto Valgimigli.
Il cardiologo interventista, infine, ha sottolineato che i risultati dello studio sono specifici per lo stent polimerico bioriassorbibile utilizzato nello studio, l’Ultimaster (prodotto da Terumo), ma ha aggiunto che i dati sono riferibili all’impatto che i nuovi progetti di stent hanno avuto e continueranno ad avere sulla durata della DAPT.
Bibliografia:
Valgimigli M, Frigoli E, Heg D, et al. Dual Antiplatelet Therapy after PCI in Patients at High Bleeding Risk. N Engl J Med. 2021 Aug 28. doi: 10.1056/NEJMoa2108749. [Epub ahead of print] link